השליה נוצרת ברחם לאחר ההריון. יש צורך לחבר את הגוף של האם והילד עם מחזור דם אחד. בעזרת השליה מועברים לעובר חמצן וחומרי תזונה הנחוצים להתפתחות ויצירת איברים. בכיוון ההפוך, מוסרים חומרים מיותרים הנוצרים כתוצאה מתהליכים ביוכימיים.
הפרעה בזרימת הדם הרחמית גורמת למצב הנקרא אי ספיקה שליה. זה מוביל למוות עוברי ולהפלה.
במשך 36 שבועות מבוצעות שלוש בדיקות אולטרסאונד חובה. זה מאפשר לך לזהות את ההפרעה באופן מיידי, לפתח תוכנית לניהול הריון ולידה, לרשום טיפול ולמנוע את המוות וההתפתחות החריגה של הילד.
הדרישות המודרניות של רופאי מיילדות וגינקולוגים מכוונות לבדיקת נשים בהריון באמצעות שיטות בטוחות להערכת זרימת הדם הרחמית לפי נפח.
כיצד מתפקדת זרימת הדם בין האם לעובר?
מערכת הדם של האם-עובר מבוססת על מבנים אנטומיים כמו השליה, עורקי הטבור והוורידים.
דם נכנס לשליה דרך עורקי הרחם. מבנה הקירות שלהם נבדל בנוכחות שכבת שריר שיכולה להתכווץ ולחסום את הלומן. לפני ההריון, מנגנון זה עוזר להפחית את איבוד הדם במהלך הווסת.
לאחר 4-5 שבועות של קונסולידציה של הביצית המופרית (תהליך הריון), שכבת השריר נעלמת. זרימת הדם לשליה אינה תלויה עוד בהתכווצות כלי הדם. ובשבוע הששה עשר, העורקים עוברים טרנספורמציה לאספקת דם מתמדת. זה מתברר כמסוכן כאשר מתרחש דימום, שכן אי אפשר לעצור אותו על ידי הפחתת לומן של הכלים.
בתנאים רגילים, השליה מקובעת על פני השטח הפנימיים של הרחם בעזרת דליות החודרות עמוק לתוך עובי הרירית. הם צומחים לתוך דפנות כלי הדם ובאים במגע ישיר עם דם האם.
מה קורה כאן ברמה הסלולרית:
- חילוף בין הגוף האימהי לזרם הדם של העובר;
- שני זרמים מכוונים שונים נפגשים;
- העברת החומרים הדרושים מתבצעת (דיפוזיה).
החלק השני של מחזור הדם הכללי מסופק על ידי כלי חבל הטבור (בדרך כלל יש 2 עורקים ווריד). נפח הדם העיקרי זורם לעובר דרך העורקים, וזורם דרך הוורידים לכיוון השליה.
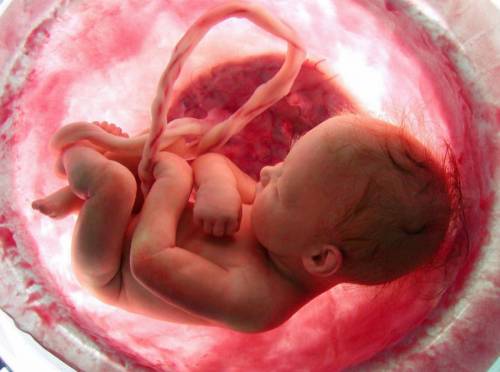
ככל שהרחם גדל, העורקים מתרחבים ויוצרים אנסטומוזות.
הפרה של זרימת הדם של העובר והשלייה היא הקשה ביותר עבור ילד מתפתח. יוצר תנאים לפרוגנוזה לא מספקת להתפתחות איברים ומערכות פנימיות ולהולדת תינוק בריא.
אילו סיבות יכולות לשבור את זרימת הדם בין האם, השליה והעובר?
הגורמים להפרעה במחזור הדם בין גוף האם לעובר (אי ספיקה שליה עוברית) נחקרו היטב. חלק מהגורמים נוצרים רק במהלך ההריון. השני תלוי בבריאות הכללית של האישה.
פתולוגיות הריון כוללות:
- התקשרות נמוכה של השליה (מיילדות אומרים - מצג, "שליה") - החלקים התחתונים של הרחם נבדלים בשכבת שריר דקה יותר. דרכו לא זורם מספיק דם לעובר. מצב דומה מתפתח במקרה של הצגה באזור של צלקת לאחר ניתוח (לדוגמה, מניתוח קיסרי).
- רעלנות מאוחרת מלווה בפגיעה בכלי הרחם הקטנים; הסיבוך הוא ההפרעה השכיחה ביותר בזרימת הדם.
- אנמיה - רמות המוגלובין נמוכות גורמות להאצה מפצה של פעימות הלב, מגבירה את זרימת הדם בעורקי הרחם כדי לפצות על המחסור בחמצן. מחזור הדם משתנה גם במעגל הרחם.
- חוסר התאמה בין דם האם והעובר לפי Rh - נוצר קונפליקט חיסוני עם התפתחות מחלה המוליטית של הילד, אנמיה. אותו מצב אפשרי כאשר עירוי של סוגי דם שונים מתורם.
- העומס על הכליות עקב רעילות עלול לגרום לעלייה בלחץ הדם. זה עוזר לשנות את זרימת הדם.
- פתולוגיה של עורקי חבל הטבור מתגלה רק לעתים נדירות. אם יש רק עורק טבור אחד, אז אין זרימת דם מספקת לעובר.
- הריון מרובה עוברים – השליה גדלה בגודלה ודורשת תזונה מוגברת. לפעמים זרימת הדם משתנה מעובר אחד לאחר.
מסתבר שהילד הראשון הוא תורם קבוע עבור התאום, מתפתח גרוע יותר, כי הוא מעביר דם לאחיו, והוא עצמו "סובל מתת תזונה"
שינויים כאלה נקראים תסמונת עירוי עוברי. לתורם משקל גוף נמוך יותר. והמקבל חווה עומס מוגבר על הלב המתפתח. לשני הילדים יש בעיות.
המחלות המסוכנות ביותר לנשים הן:
- זיהומים חריפים במהלך ההריון - פתוגנים יכולים לחדור את מחסום השליה ולהרוס את רשת כלי הדם.
- מומים ברחם - המשמעותי ביותר הוא הרחם "דו-קרני". בתוך החלל יש מחיצה המחלקת אותו ל-2 חלקים. הריון אפשרי רק באחד מהם. ההפרה העיקרית אינה גורם הדחיסה (לחלל יש יכולת למתוח מספיק), אלא חוסר התקשורת בין עורקי הרחם, התפתחות לא מספקת של רשת כלי הדם והיפוקסיה שליה.
- אנדומטריוזיס הוא שינוי ברירית הרחם הפנימית המתרחש לאחר מחלות דלקתיות (כולל זיהומים המועברים במגע מיני), הפלות תכופות וריפוי אבחון. אחת הסיבות היא עישון ואלכוהול.
- גידול רחם - אם לאישה יש אפילו שרירן קטן (גידול שפיר), אז ההריון ממריץ את הצמיחה של צמתים. הם משתלטים על חלק מאספקת הדם, וזרימת הדם של העובר "נשדדת". כישלון תלוי ישירות בגודל הגידול.
- סוכרת - משפיעה על דפנות כלי הדם, מופיעה לעיתים קרובות אצל נשים עם גורמי סיכון במהלך ההריון.
כיצד אספקת דם שליה לא מספקת מאיימת על העובר?
כל ההפרעות בטבע הרחמי והשלייתי הן מובילות למחסור בחמצן של העובר (היפוקסיה). סיבוכים נגרמים בדיוק על ידי מנגנון זה:
- היווצרות האיברים הפנימיים של העובר מופרעת, יש חוסר משקל, זה נקרא "פיגור גדילה תוך רחמי";
- הלב מגיב עם התכווצויות מהירות (טכיקרדיה) או הפרעות קצב, ברדיקרדיה;
- הרכב האלקטרוליטים ואיזון החומצה-בסיס מופרעים;
- תפקוד המערכת האנדוקרינית מופרע, העובר חווה חוסר איזון הורמונלי;
- לא נוצרים מאגרי שומן.
הסיבוכים הקשים ביותר הם מוות עובר והפלה מאוימת.
צמתים מיאומטיים לוקחים חלק מרשת כלי הדם מהעובר לצמיחתו
סוגי הפרעות בזרימת הדם בשליה
יש אי ספיקה עוברית (בין העובר לשליה) ואי ספיקת רחם.
היפוקסיה שליה עוברית יכולה להתרחש כמו:
- כישלון חריף- מתרחש בכל תקופת הריון ובמהלך צירים. גורם להיפרדות שליה מוקדמת, פקקת כלי דם, אוטם באזור השליה ושטפי דם. מסוגל לגרום למוות של ילד.
- כרוני - מתרחש לעתים קרובות יותר, מתפתח מהטרימסטר השני, אך מתבטא רק בשלישי. שינויים בשליה הם בטבע של הזדקנות מוקדמת; פיברין מושקע על פני הווילי. החדירות מופחתת בחדות, מה שמעורר היפוקסיה עוברית.
על רקע התפתחות של אי ספיקת שליה כרונית, ניתן להבחין בין השלבים הבאים:
- פיצוי - הקורס נוח, מכיוון שמנגנוני ההגנה של גוף האם מופעלים ומפצים על התזונה החסרה של התינוק, הטיפול יעיל, הילד נולד בזמן, בריא;
- תת פיצוי - גוף האם אינו מסוגל לפצות באופן מלא על אספקת הדם "הלא משתלמת" לעובר, יש צורך בטיפול מלא, הילד עלול להיוולד עם סיבוכים ועם פיגור בהתפתחות;
- דפיצוי - פתולוגיה מתפתחת במהירות, מנגנוני פיצוי אינם מספיקים, פעילות הלב של העובר מופרעת, מוות תוך רחמי אפשרי;
- שלב קריטי- מאופיין בשינויים מבניים בולטים בשליה, המשבשים את תפקודיה, הטיפול אינו יכול לשנות את מצב העובר, המוות הוא בלתי נמנע.
דרגות של הפרעה בזרימת הדם
בהפרה המשותפת של זרימת הדם העוברית והרחמית, נבדלות 3 מעלות.
אני - שינויים מפוצים, אינם מאיימים על העובר, משפיעים רק על זרימת הדם הרחמית, הילד מתפתח כרגיל. בהתאם לרמת השינויים, ישנם:
- דרגה Ia - הפרעה בזרימת הדם הרחמית מוגבלת לאחד מעורקי הרחם, כל הפרמטרים ההמודינמיים יציבים, בגבולות הנורמליים;
- grad Ib - זרימת הדם מופרעת ברמת התקשורת בין העובר לשליה עקב כלי חבל הטבור, מספיק דם זורם דרך עורקי הרחם.
אם שינויים קלים בשלב הראשון לא זוהו והאישה לא קיבלה טיפול, אז לאחר 3-4 שבועות מתרחשות הפרעות מדרגה שנייה.
II - שינויים בזרימת הדם ברחם ובעורקי הטבור.
III - אינדיקטורים הם קריטיים, זרימת דם הפוכה בעורקים אפשרית.
כיצד מתבצע האבחון?
שיטת אולטרסאונד דופלר עוזרת בצורה המדויקת ביותר לבצע את האבחנה הנכונה ולזהות את רמת הפגיעה בזרימת הדם. השיטה רגישה מאוד ומאוד אינפורמטיבית. מראה אפילו שינויים קטנים בשלב הראשון לפני ביטויים קליניים. יתרון חשוב הוא בטיחות לעובר ולאם לעתיד.
באמצעות דופלרוגרפיה ניתן לבחון את זרימת הדם דרך העורקים והוורידים, לקבל תמונה גרפית צבעונית ולמדוד המודינמיקה של העובר.
הדבר ממלא תפקיד משמעותי בחיזוי מהלך ההיריון ויוצר תנאים לקבלת החלטות על אמצעי טיפול.
שיטות אבחון עקיפות כוללות:
- טומוגרפיה ממוחשבת,
השיטות מאפשרות לנו לזהות חוסר משקל עוברי וחוסר תפקוד שליה. סימנים אלו עשויים להוות עדות להתפתחות היפוקסיה.
מה מרגישה האם ומה קובע הרופא במהלך הבדיקה?
היפוקסיה מגרה את הפעילות המוטורית של העובר.
בפגישה עם רופא מיילד-גינקולוג, הרופא מקשיב לדופק העובר ושם לב לתדירות גבוהה, הפרעות קצב או ברדיקרדיה. הדבר מחייב הפניה לבדיקת דופלר.
אישה בהריון שמה לב לתנועות מוגברות, רעידות
טיפול בהפרעות
קביעת מידת הפגיעה בזרימת הדם הרחמית הכרחית לבחירת טקטיקות ניהול הריון.
- מאמינים שאפשר לשמור על הריון בדרגה הראשונה (א' ו-ב'); גם טיפול יעזור.
- הדרגה השנייה נחשבת גבולית, הדורשת ניטור מתמיד; יעילות הטיפול אינה סבירה.
- בדרגה השלישית נדרשת לידה דחופה בשיטות ניתוחיות.
אפשרויות הטיפול מכוונות לכל חלקי הפתולוגיה:
- כדי לשפר את זרימת הדם, השתמש ב-Pentoxifylline, Actovegin;
- כדי לתמוך במהירות זרימת דם נמוכה ולחץ בכלי הדם, נעשה שימוש ב- Stabizol, Venofundin, Infucol (מסונתז על בסיס תמיסת עמילן, המסוגלת לשמור על נוזלים בכלי הדם);
- תרופות להרחבת כלי דם כגון Eufillin, No-shpa מסלקות עווית של עורקים בינוניים וקטנים;
- על ידי הפחתת הטון של הרחם, ניתן להשפיע על עווית כלי דם, להפחית את מידת ההיפוקסיה, להשתמש במגנזיום גופרתי, Magne B6, Ginipral;
- נוגדי חמצון מבטלים את ההשפעות של היפוקסיה, הורסים מוצרי ריקבון, רושמים טוקופרול, שילובים של ויטמין E וחומצה אסקורבית, Chophytol;
- ל- Essentiale השפעה מגנה על ידי הגדלת רמת הפוספוליפידים המועילים בדם ושיפור תפקודי הכבד;
- Curantil נקבע במהלך ההריון על רקע שרירנים ברחם; הוקמה השפעה חיובית על המיקרו-סירקולציה ומניעת פקקת.
רופאים מיילדים ממשיכים להשתמש ב-Cocarboxylase בפועל, מה שקרדיולוגים נטשו. אבל גינקולוגים רואים בתרופה יעילה לשיקום נשימה של רקמות.
אינקובטורים משמשים לטיפול וטיפול בילודים כמצוין.
תחזית והשלכות
עבור מחקרים סטטיסטיים, נעשה שימוש באינדיקטור כגון "תמותה סביב הלידה". הוא כולל את כל מקרי המוות המתרחשים בעובר מהשבוע ה-22 להריון ובקרב ילודים בשבוע הראשון לחייהם. הוא האמין כי זה משקף באופן מלא את ההשפעה של גורם ההריון והלידה. החישוב הוא לכל 1000 ילדים שנולדו.
נכון להיום, 13.3% מהילדים מתים מהדרגה השנייה של הפרעה בזרימת הדם של הרחם, ועד 47% מהדרגה השלישית. ניתוח קיסרי בזמן מפחית תמותה.
צרכי טיפול נמרץ:
- 35.5% מהילודים בעלי התואר הראשון;
- 45.5% - מהשני;
- 88.2% - מהשלישי.
ההשלכות של שימור וטיפול בילדים שנולדו במצבים של היפוקסיה פתולוגית אינן ברורות. רופאי ילדים ופסיכיאטרים מצביעים על השפעתו הבלתי מותנית על ההתפתחות הגופנית והנפשית.
רק מומחים מנוסים יכולים לאבחן ולטפל במצבים הקשורים לשיבוש של המחסום הרחמי. אסור ליטול תרופות לבד או לקבל עצות מאנשים חסרי השכלה. המצב יכול להיות קריטי לא רק עבור העובר, אלא גם עבור האישה.