נשים בהריון ובני משפחותיהן מצפים לרוב לתשובה אחת מבדיקת אולטרסאונד - מהו מין הילד. עבור רופא מיילד-גינקולוג, יש צורך בשיטת מחקר כדי לזהות מיידית פגיעה בזרימת הדם במהלך ההריון והתפתחות עוברית לא תקינה.
תוכנית הניהול וטקטיקות המסירה תלויות בכך. כדי להבין את מנגנוני ההפרעה, יש צורך לשקול את היכולות של מערכת הדם בין האם לילד.
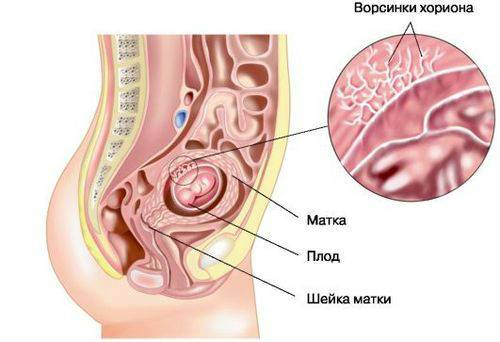
מבנה זרימת הדם הרחמית
האם והילד מחוברים לא רק על ידי השליה, אלא גם על ידי מערכת מורכבת של כלי דם. לכן, כל זרימת הדם במפרקים מחולקת לרוב לרמות שאינן יכולות להתקיים בבודדות, אלא פועלות רק בשילוב.
- החלק המרכזי של המערכת הוא השליה. הוא מבטיח "ספיגה" של מוצרים מהדם האימהי דרך הוויליות שצמחו עמוק לתוך דופן הרחם. יחד עם זאת, הדם של האם והילד אינו מתערבב. מספר שורות של תאים מיוחדים יוצרות מחסום hematoplacental, המהווה מכשול רציני לחומרים מיותרים עבור העובר. דרכו חוזר פסולת הדם למערכת הוורידים של האם.
- החלק השני של זרימת הדם מורכב מענפי עורקי הרחם. אם לפני ההריון בגוף הנשי הם נמצאים במצב ממוטט ונקראים ספירלה, אז מהתקופה של חודש אחד הם מאבדים את שכבת השריר שעלולה לגרום לעווית. ועד ארבעה חודשים, העורקים הופכים לגזעים מלאים, מלאים בדם ופונים לאזור השליה. מנגנון זה, שימושי להאכלת העובר, עלול להתברר כקטלני במהלך דימום רחם: דפנות כלי הדם אינם יכולים עוד להתכווץ.
- הכלים בחבל הטבור יוצרים את המסלול השלישי של זרימת הדם. יש כאן 2 עורקים ווריד. הם מחברים את התינוק עם השליה ויוצרים את מעגל העובר-שליה. זרימת דם מופחתת ברמה זו גורמת לנזק החמור ביותר לעובר.
כיצד מופרעת זרימת השליה?
זרימת דם לקויה הקשורה לשליה נקראת אי ספיקה שליה. זה יכול להתרחש בכל שלב של ההריון בשתי צורות.
אקוטי מופיע בפתאומיות, גם במהלך הלידה, ואינו תלוי במשך ההריון. העובר נופל למצב של היפוקסיה (מחסור בחמצן), המאיים על מותו.
המנגנונים הפתולוגיים העיקריים של מצב זה:
- היפרדות שליה מוקדמת;
- התקף לב עקב פקקת.
כרוני לעתים קרובות מסבך את מהלך ההריון לאחר 13 שבועות. התסמינים מופיעים בשליש השלישי. מנגנון היווצרות הוא הזדקנות מוקדמת של השליה עקב שקיעת פיברין על הווילי.
כתוצאה משינויים במבנה הווילי הכוריוני (רקמת השליה), נפסק תפקוד המחסום ההמטו-שלייתי, תהליכים מטבוליים בין הגוף האימהי לעובר מופרעים
השלכות שליליות בתנאים כאלה, בהתאם למידת ההפרה, יכולות להוביל למוות בלתי נמנע של העובר.
גורמים להפרעות בזרימת הדם במהלך ההריון
סיבות שונות יכולות לגרום להפרעה בזרימת הדם הרחמית. אלה כוללים מחלות אימהיות נפוצות:
- פתולוגיה של המערכת הנוירואנדוקרינית (סוכרת, מחלות של בלוטת התריס ובלוטות יותרת הכליה, שינויים באזור ההיפותלמוס של גזע המוח);
- מחלות ריאה (אמפיזמה, אסתמה הסימפונות);
- הפרעות במערכת הלב וכלי הדם הנגרמות על ידי ליקויים התפתחותיים, ההשלכות של יתר לחץ דם, נטייה ליתר לחץ דם;
- פתולוגיה כלייתית (דלקת כליות כרונית, pyelonephritis, במיוחד בשלב של אי ספיקת כליות;
- אנמיה (אנמיה) הקשורה למחסור בברזל וויטמינים;
- מצבים המלווים בקרישת דם מוגברת תורמים להיווצרות פקקת מוגברת בכלי השליה;
- חריפה והחמרה של תהליכים זיהומיים כרוניים גורמים לדלקת מתאימה בשליה, בצקת בכלי הדם והפחתה בזרימת הדם; בשליש הראשון זה יכול לגרום להפלה.
הפתולוגיה של הרחם יוצרת תנאים מקומיים לזרימת דם לא מספקת:
- כל שינוי בשכבות הרחם (שריר הרחם, אנדומטריום);
- מומים (לדוגמה, רחם "דו-קרני", "בצורת אוכף");
- תת התפתחות (היפופלזיה);
- היווצרות גידולים מרקמת שריר (שרירנים), במיוחד אצל אישה קדומה מעל גיל 35; בגיל צעיר יותר, שרירנים קטנים עוזרים לפצות על זרימת הדם.
הגורמים לזרימת דם לא מספקת כוללים תנאים לא נוחים במהלך ההריון במקרים הבאים:
- לידות מרובות;
- קונפליקט רזוס;
- רעלת הריון;
- מצג עכוז של העובר;
- שליה פתולוגית previa.
הסיכון לפגיעה בזרימת הדם מתרחש כאשר:
- הפלות קודמות;
- עישון אימהי, אלכוהוליזם והתמכרות לסמים;
- סביבה עצבנית מתמדת הקשורה לאי-שלווה חברתית או יומיומית;
- הפרה של תזונה נכונה של אישה.
סוגי אי ספיקת שליה כרונית
בהתאם להתפתחות ההשלכות על העובר ויכולת הגוף של האם להסתגל, מבחינים ב-4 צורות או שלבים של אי ספיקת שליה כרונית:
- פיצוי - גוף האם מגן באופן מלא על העובר על ידי שיפור זרימת הדם בדרכים אחרות, והילד אינו מרגיש חוסר חמצן, מתפתח כרגיל, נולד בזמן ומתפתח היטב;
- תת פיצוי - האם אינה מסוגלת לפצות באופן מלא על חוסר התזונה, והעובר מפגר בהתפתחות, קיים סיכון לסיבוכים ולפגמים מולדים;
- דקומפנסציה - מלווה בהפרעה מוחלטת של מנגנוני ההסתגלות, הריון תקין אינו אפשרי, העובר מפתח פגמים חמורים שאינם עולים בקנה אחד עם הכדאיות, ומוות ברחם סביר מאוד;
- קריטי - עקב שינויים חמורים במבנה השליה, הריון נוסף של העובר אינו אפשרי, מוות בלתי נמנע מתרחש, כל טיפול אינו יעיל.
אילו דרגות של הפרעה בזרימת הדם גורמת אי ספיקת שליה?
השוואה בין ביטויים קליניים ותוצאות בדיקת אולטרסאונד אפשרה להבחין ב-3 דרגות של הפרעה בזרימת הדם בין האם לעובר.
הראשון מאופיין בשינויים מינימליים ברמת הרחם, מספק "עתודה" של זמן של כחודש לטיפול והחלמה מלאה ללא השלכות, ישנם 2 זנים:
- Ia - רק זרימת הדם הרחמית מופחתת, כאשר זרימת הדם העוברית-שלייתית ללא שינוי. זה מתבטא כעיכוב בהתפתחות העובר ב-90% מהמקרים.
- Ib - זרימת השליה של העובר סובלת, אך מחזור הדם של הרחם נשאר תקין. איחור בהיווצרות והתפתחות העובר סובל מעט פחות (ב-80% מהמקרים).

המסקנה ניתנת לאחר בחינת כל מרכיבי זרימת הדם העוברית
השני הוא שההפרעה מתרחשת הן ברמת הרחם והן ברמת כלי הטבור; היפוקסיה עלולה להיות קטלנית לעובר.
שלישית - מדדי זרימת הדם הם ברמה קריטית, יתכן אפילו שכיוון זרימת הדם הפוך (הפוך).
עבור קלינאים, סיווג כזה מספק הזדמנות לקבוע במדויק את רמת ההפרעות ולבחור את טקטיקות הטיפול המתאימות ביותר.
תסמינים של הפרעה בזרימת הדם
אם הפגיעה בזרימת הדם מפוצה, אז האישה לא מרגישה כל חריגות, אלא לומדת עליהן רק לאחר הבדיקה.
ביטויים בולטים מתרחשים בצורה חריפה ובפירוק כרוני:
- הפעילות המוטורית של העובר עולה בחדות או נעלמת לחלוטין (בשבוע 28, התפתחות תקינה מלווה בעשר תנועות ביום), סימפטום זה דורש מגע מיידי עם רופא נשים-מיילד;
- עלייה איטית בהיקף הבטן, שהתגלתה במהלך בדיקה ומדידה חודשית במרפאה לפני לידה (קשורה להיווצרות יתר או לחוסר מי שפיר);
- רעלנות מאוחרת;
- לחץ דם גבוה;
- עלייה גדולה במשקל;
- נפיחות ברגליים;
- הופעת חלבון בשתן.
הדבר המסוכן ביותר הוא דימום מהנרתיק. סימן זה יכול להיחשב כהיפרדות שליה מתחילה. אין להתעכב במתן טיפול רפואי.
אבחון
התמונה המלאה ביותר של מחזור הדם בין הרחם לעובר מתקבלת באמצעות אולטרסאונד דופלר, המבוצע לכל הנשים שלוש פעמים במהלך ההריון.
הטכניקה מאפשרת:
- למדוד את זרימת הדם לפי מהירות התנועה של האלמנטים שנוצרו;
- לקבוע את הכיוון שלו בעורקים ובוורידים;
- לתעד שינויים לפני ביטויים קליניים.
ההשפעה מבוססת על המאפיינים של השתקפות גלים על-קוליים והיא בטוחה לחלוטין עבור הילד והאם.
כל השינויים מתועדים על הצג, נמדדים בחיישנים מיוחדים, וניתן לצלם אותם בפורמט הנדרש.
בהשוואה לאינדיקטורים רגילים, מסקנה לגבי מידת הפתולוגיה. ניתן לזהות הפרות בכל רמה, בכלי השיט:
- חבל הטבור,
- רֶחֶם,
- עוּבָּר
לרופא יש זמן לרשום טיפול ולבדוק אותו בבדיקה הבאה.
סוג של אולטרסאונד דופלר הוא אולטרסאונד דופלר. זה נקבע עבור:
- פתולוגיה נלווית אימהית;
- חשד להזדקנות מוקדמת ושיבוש של מחסום השליה;
- סימנים של מים גבוהים או נמוכים;
- נתונים ראשוניים על פיגור בגדילה תוך רחמית, היווצרות מומים מולדים של העובר;
- נוכחות של מחלות גנטיות במשפחה;
- תסמינים קליניים של היפוקסיה עוברית.
הבדיקה יכולה לגלות:
- דילול השליה;
- גידול באזור הצמיחה;
- זיהום תוך רחמי.
השיטה של ניטור אשפוז ארוך טווח של מידת היפוקסיה עוברית מאפשרת לך לראות את התוצאות של שימוש בתרופות
טיפול בפתולוגיה
הטיפול לוקח בחשבון את הפתוגנזה של הפרעות. כדי להשיג תוצאות יש צורך להשפיע על כל הקישורים:
- במקרה של הפרעה קלה במיקרו-סירקולציה, נקבעת Chofitol (עם הרכב מינרלי-צמחי), במקרים חמורים יותר - Actovegin, Petoxifilin.
- אם מתגלה נטייה של האם ליצור קרישי דם ולשבש את תכונות הצבירה של הדם, אזי יש לציין תרופות כגון Curantil, Trental. הם יכולים לשפר את זרימת הדם דרך כלי הדם.
- אם מתגלה לחץ דם נמוך, משתמשים ב- Venofundin, Stabizol, ReoHES.
- מרחיבי כלי דם - No-spa, Eufillin בהזרקות - מבטלים התכווצות ספסטית של כלי דם.
- מומלץ להפחית את טונוס הרחם בעזרת מגנזיה, התרופה Magne B6, זו פועלת כדרך אנטי-היפוקסית לשיפור זרימת הדם.
- קבוצה של ויטמינים עם פעולה נוגדת חמצון מבטלת השלכות שליליות (ויטמין E, חומצה אסקורבית).
תרופות נקבעות על ידי רופא. במידת הצורך, מציעים לאישה אשפוז. זה מאפשר:
- לספק מנוחה למיטה;
- עקבו כל הזמן אחר התקדמות ההריון.
אם יש השפעה של טיפול שמרני, האישה נושאת באופן עצמאי ללידה ויולדת ילד. אם אין תוצאות, הרופאים עשויים להחליט לבצע ניתוח קיסרי מוקדם. בשלב השלישי יש לציין לידה כירורגית בלבד.
מה לעשות כדי למנוע הפרעות בזרימת הדם?
גינקולוגים קוראים לנשים בסיכון להכין את עצמן להריון מראש ולמנוע התעברות לא מתוכננת.

בחירת תנוחת הגוף הנכונה בזמן השינה מסייעת לזרימת הדם של העובר
אם את כבר בהריון, מומלץ:
- למנוע עומס רגשי ופיזי;
- לחסל הרגלים רעים;
- לארגן ארוחות מזינות לאישה ההרה;
- לפקח על הליכות יומיות ולהישאר בחדר מאוורר;
- לעשות התעמלות מיוחדת לנשים בהריון, תרגילי יוגה;
- לשלוט במשקל הגוף, לבצע שקילה חודשית ומדידה של היקף הבטן;
- זה נחשב ליותר מועיל לישון על צד שמאל; מצב זה מפחית לחץ על הווריד הנבוב התחתון, העובר מימין לרחם, אך במקרים מסוימים, עם סטגנציה בכליות, שינה בצד ימין משפרת את הזרימה. מהאיברים החשובים הללו.
שיטות אבחון וגישות מודרניות לניהול נשים בהריון מאפשרות למנוע הפרעות קשות. עם זאת, אפשרויות רבות תלויות באישה עצמה וברצונה לקבל יורש בריא.