במאמר זה נדבר על דאגה כזו עבור בנות הרות רבות כהפרה של זרימת הדם הרחמית. הסיבות להפרעות במחזור הדם במערכת "אם-עובר", הסימפטומים שלהן, הסכנות שבהפרעות כאלה ואפשרויות הטיפול.
הפרות של זרימת הדם של הרחם נקראות בצורה נכונה הרבה יותר את המונח "הפרה של זרימת הדם הרחמית-עובר", שכן ניתן לחלק באופן מותנה את זרימת הדם במערכת "אמא-עובר" לשני מרכיבים:
- מחזור הדם של הרחם.
- זרימת דם עוברית-שליה.
הפרות של זרימת הדם בכל אחת מהמערכות הללו או בשתיהן בבת אחת נקראות במיילדות הפרעות בזרימת הדם הרחמית-עוברית.
הגבול המותנה בין שתי המערכות הללו יכול להיקרא השליה - איבר זמני של הריון, הנוצר על ידי צמיחת הסבל הכוריוני של העובר לתוך הקרום הרירי של דופן הרחם. השליה היא מסנן המורכב ממספר רב של ארגים ברמות שונות של כלי דם בהם דם האם, ללא ערבוב עם העובר, נותן חמצן וחומרי הזנה לזרם הדם של העובר, ומחזיר חומרים מזיקים ומוצרים מטבוליים.
השליה היא האיבר החשוב ביותר לעובר, מה שמבטיח את תפקודו התקין.
בואו ננסה להבין את מערכת זרימת הדם המורכבת ביותר הזו:
- מהצד של הרחם השליה ניזונה מהעורקים האימהיים - עורקי הרחם והעורקים הספירליים. הם המרכיב המרכיב של הרמה הראשונה של אספקת הדם לרחם ולעובר בהריון.
- העורקים הספירליים מאכילים את השליה, ויוצרים ישירות את זרימת הדם השליה.
- השליה יוצרת את חבל הטבור או חבל הטבור - קומפלקס של שלושה כלי דם - שני עורקים ווריד אחד, המוקפים בחומר מיוחד דמוי ג'לי. דרך הווריד הטבורי, דם עשיר בחמצן וחומרי תזונה עובר לטבעת הטבור של העובר, ומספק עוד יותר את הכבד ואיברים חיוניים אחרים של העובר. זרימת הדם בכלי הטבור מהווה את המרכיב השני של מחזור הדם במערכת "אמא-עובר".
- עורקים עובריים גדולים באיברים חיוניים - אבי העורקים, עורק המוח מהווים את המרכיב השלישי במחזור הדם.
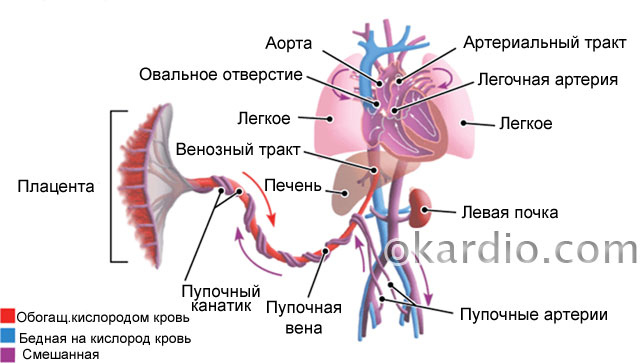 מחזור הדם של העובר. לחץ על התמונה להגדלה
מחזור הדם של העובר. לחץ על התמונה להגדלה כאשר זרימת הדם מופרעת בכל רמה, העובר מקבל פחות חומרי הזנה וחמצן - נוצרת היפוקסיה תוך רחמית של העובר או הרעבה בחמצן שלו. היפוקסיה תוך רחמית יכולה להיות גם חריפה וגם מהירה להוביל למוות עוברי, וגם כרונית - ארוכה ואטית, שהתסמין העיקרי שלה הוא פיגור בגדילה העוברית (בקיצור FGR).
בהתאם לחומרת ומידת ההפרעות בזרימת הדם, ניתן לצפות במצב ולטפל באופן שמרני (כאשר אינו מסוכן במיוחד) או לידה דחופה של אישה בכל שלב של ההריון כדי להציל את חיי הילד.
בעיית ההפרעות בזרימת הדם במערכת האם-עובר מטופלת על ידי רופאי נשים-מיילדות בקשר הדוק עם רופאים לאבחון אולטרסאונד סביב הלידה, שכן התפקיד העיקרי לקביעת הפרעות ישירות ודרגותיהן שייך דווקא לרופאי האולטרסאונד.
גורמים להפרעות במחזור הדם במערכת "אמא-עובר".
- הפרעות שליה - היווצרות ותפקוד השליה. הפרות כאלה יכולות להיות ראשוניות - בשלב היווצרות ההריון - היפרדות שליה, חוסר פרוגסטרון, רירית רחם פגומה. גם שליה שנוצרה עלולה לסבול. זה נגרם מהפרעות במערכת הקרישה, זיהומים, טראומה לשליה.
- הפרעות במערכת הקרישה - פקקת ספונטנית ומושרה. טרומבים חוסמים ענפים גדולים וקטנים של כלי הרחם והשליה.
- זיהומים תוך רחמיים פוגעים בשלייה ומעוררים היווצרות קרישי דם.
- סיבוכי הריון - קונפליקט Rh, רעלת הריון, תסמונת גניבת התאומים, היפרדות שליה, לידה מוקדמת.
- חוסר בחומרים מזינים וויטמינים - בפרט מחסור בברזל - אנמיה.
- מחלות אימהיות - סוכרת, יתר לחץ דם, תרומבופיליה, פגמים בדופן כלי הדם וכלי הדם, מחלות לב וריאות.
- חשיפה לגורמים סביבתיים מזיקים - תנאים מזיקים בעבודה, השפעת סמים, עישון, אלכוהוליזם, התמכרות לסמים.
- מתח ולחץ עצבים.
 גלוקומטר למדידת רמות הסוכר בדם. נוכחות סוכרת אצל האם יכולה להוביל להפרעות במחזור הדם במערכת "אמא-עובר"
גלוקומטר למדידת רמות הסוכר בדם. נוכחות סוכרת אצל האם יכולה להוביל להפרעות במחזור הדם במערכת "אמא-עובר" הסימפטומים העיקריים של המחלה
תסמינים אלו נקראים חיצוניים, מכיוון שהשיטה העיקרית לאבחון הפרעות בזרימת הדם השליה והעובר היא שיטת האולטרסאונד דופלר, עליה נדון להלן בסעיף נפרד.
איך אפשר לחשוד בסבלו של העובר לפני בדיקת אולטרסאונד?
- צמיחה לא מספקת או היעדר מוחלט של צמיחה של האינדיקטורים העיקריים למדידות של הבטן של אישה בהריון בקבלה הבאה - גובה קרקעית הרחם והיקף הבטן. את שני הגדלים הללו הרופא מודד בעזרת סרט סנטימטר בכל תור של אישה בהריון.
- תוצאות לא מספקות של האזנה ללב העובר על ידי רופא במהלך הבדיקה. כל בדיקה של האם המצפה מלווה בהאזנה לצלילי הלב של העובר באמצעות צינור מיוחד - סטטוסקופ מיילדותי. אם הרופא מבחין בשינוי בקצב הלב של העובר, צלילים עמומים, חוסר תגובת דופק לתנועות, אז זה אמור להזהיר את הרופא.
- פרופיל תנועת עוברי לא חיובי. סימפטום זה מצוין בבירור על ידי האישה עצמה. אישה בהריון עלולה להתלונן על היחלשות התנועות, תקופות ארוכות של "שתיקה" של העובר או תנועה אלימה יתר על המידה. הבדיקה הפשוטה ביותר לפעילות מוטורית עוברית היא בדיקת "ספירה עד עשר". במקרה זה, אישה בהריון צריכה לספור לפחות 10 תנועות עובר נפרדות בתוך 12 שעות.
- סוגים לא חיוביים או מטרידים של CTG - קרדיוטוקוגרפיה. הליך זה לרישום הפעילות החשמלית של לב העובר מתבצע בכל תור במרפאה לפני לידה, החל משבוע 28-30. CTG היא שיטה רגישה מאוד להערכת מצב העובר, לכן, במקרה של הפרות של הקרדיוטוקוגרם יש צורך בבדיקת אולטרסאונד חובה של העובר וזרימת הדם שלו.
אלו ארבעת הנקודות העיקריות שבהן יש סיבות אובייקטיביות לחשוד בהפרה כזו או אחרת באספקת הדם לרחם ולעובר. קיימות גם אינדיקציות יחסיות לאמצעי אבחון נוספים לגבי זרימת הדם הרחמית-עוברית:
- הריון מרובה עוברים, במיוחד בנוכחות תאומים מונוכוריוניים. לתאומים כאלה יש שליה אחת לשניים, כך שלעתים קרובות האחרון לא יכול להתמודד עם עומס כזה, במיוחד בסוף ההריון.
- אנומליות במבנה השליה - היפופלזיה של השליה, שליה מגולגלת, וכן הזדקנות מוקדמת שלה.
- חריגות במבנה חבל הטבור או בנוכחות הצמתים האמיתיים שלו - צמתים כאלה נוצרים במהלך התנועה הפעילה של העובר.
- נוכחות של זיהום תוך רחמי - ויראלי, חיידקי או אחרים.
- קונפליקט Rh של האם והעובר לפי גורם Rh או קבוצת הדם. קונפליקט כזה מאובחן בעיקר על ידי הימצאות נוגדנים בדם האם.
- סוכרת הריון אימהית שהתפתחה במהלך הריון קיים, או סוכרת קיימת.
- רעלת הריון היא סיבוך של סוף הריון, המאופיין בעלייה בלחץ הדם, בצקות והופעת חלבון בשתן.
- יתר לחץ דם אימהי.
- כל פתולוגיה לבבית או כלי דם של האם.
- הפרעות בקרישת הדם - במיוחד הנטייה לפקקת. הפרעות כאלה כוללות תרומבופיליה תורשתית ותסמונת אנטי-פוספוליפיד.
כל הגורמים הללו מעלים משמעותית את הסיכון לפתח הפרעות בזרימת הדם במערכת האם-עובר, ולכן נתונים למעקב צמוד.
 בעזרת קרדיוטוקוגרפיה ניתן להעריך את פעימות הלב של העובר במנוחה, בתנועה ובזמן התכווצויות הרחם.
בעזרת קרדיוטוקוגרפיה ניתן להעריך את פעימות הלב של העובר במנוחה, בתנועה ובזמן התכווצויות הרחם. אבחון הפרעות בזרימת הדם
תקן הזהב לאבחון הפרעות בזרימת דם סביב הלידה הוא בדיקת אולטרסאונד של העובר עם דופלרומטריה חובה. שיטת הדופלר מבוססת על מדידת מהירויות, מדדי התנגדות ואינדיקטורים נוספים לזרימת הדם בכלי הדם. הקהילה הרפואית העולמית פיתחה מספר עצום של טבלאות ודיאגרמות של דופלרומטריה עבור כל כלי.
במיילדות, הערכת מחזור הדם של העובר מתבצעת בכלים הבאים:
- עורקי רחם - הערכת החוליה הראשונה של מערכת "אם-עובר". תשומת לב רבה מוקדשת לאינדיקטורים של עורקי הרחם בנשים הרות עם מחלות לב וכלי דם, אנמיה, יתר לחץ דם עורקי, רעלת הריון וסוכרת הריון.
- כלי חבל הטבור - הערכת מערכת "אם-עובר" - אינדיקטורים לזרימת דם מהשליה לילד. האינדיקטורים הנפוצים ביותר של זרימת דם בעורק הטבור.
- עורק המוח האמצעי או החציוני הוא כלי רב עוצמה במוח העובר. האינדיקטורים לזרימת הדם בכלי זה חשובים ומשמעותיים ביותר בנוכחות קונפליקט במערכת Rh או בקבוצות הדם, אנמיה עוברית וגם במקרה של חשד למומים בעובר.
הרופא מודד את מדדי זרימת הדם מספר פעמים ומתאם את הערכים שהתקבלו עם הטבלאות. אלו הם אינדיקטורים משתנים ביותר, הם יכולים להשתנות באופן משמעותי בהתאם לגורמים חיצוניים ופנימיים:
- משך ההיריון הוא עד שבוע.
- מספר העוברים והשלייות - עבור תאומים ושלישיות, מדדי הדופלר שלהם.
- לחץ דם אימהי - רופא אולטרסאונד תמיד מעוניין באישה בהריון עם מספרי הלחץ שלה.
- רמות המוגלובין של האם - עם אנמיה, מדדי זרימת הדם יכולים להשתנות באופן משמעותי.
- עישון והרגלים רעים אחרים של האם.
- תכשירים רפואיים.
- הטון של הרחם - גם היפרטוניות הרגילה, וגם התכווצויות קבועות, למשל, בלידה.
 טונוס רחם (היפרטוניסטיות) - התכווצות השכבה השרירית של הרחם
טונוס רחם (היפרטוניסטיות) - התכווצות השכבה השרירית של הרחם בנוסף לדופלרומטריה, הרופא מבצע את מה שנקרא fetometry - מדידת גודל העובר וחישוב משקלו המשוער. אם העובר נמצא בפיגור משמעותי בהתפתחות מהממוצע, לרופא יש את הזכות לבצע אבחנה של "פיגור גדילה עוברי", או FGR. פיגור דומה בצמיחת העובר נצפה בזמן היפוקסיה כרונית - כלומר, העובר אינו מקבל חמצן וחומרי הזנה במשך זמן רב למדי - מספר שבועות ואף חודשים.
בהתבסס על האינדיקטורים שהושגו, הרופא לאבחון אולטרסאונד מגבש את האבחנה: "הפרה של זרימת הדם הרחמית-עוברית" ומציין את המידה. בנוכחות עיכוב בגדילה עוברית משלימים את האבחנה בנוסח "GRP".
כעת נדבר בפירוט על סיווג דרגות הפרעות בזרימת הדם.
שלוש דרגות של פתולוגיה
ישנן שלוש דרגות עיקריות של הפרעות בזרימת הדם הרחמית-עוברית:
- תואר I - הפרות קלות של אחת ממערכות הדם המותנות. לתואר הראשון יש שתי תתי תארים:
- I A - הפרות של זרימת הדם הרחמית-שליית עם זרימת דם עוברית-שליית נשמרת. משמעות הדבר היא הפרה של זרימת הדם במערכת עורקי הרחם.
- I B - הפרה של זרימת הדם העוברית-שליית עם זרימת דם רחמית-שליית נשמרת. במקרה זה, עורקי הרחם מבצעים את תפקידם במלואם, אך יש הפרות ברמה שלאחר השליה.
טיפול בהפרעות בזרימת הדם בעובר וברחם
טיפול חובה דורש כמעט את כל הדרגות של הפרעות בזרימת הדם. השאלה היא באיזו מידה מתגלים הפרעות בזרימת הדם, והאם היא מלווה בפיגור בגדילת העובר.
הכי "לא מזיק" הן הפרות של זרימת הדם הרחמית בדרגה 1a. חשוב להבין שסוג זה של הפרה הוא לפעמים ממצא מקרי באולטרסאונד הבא. מצב זה יכול להופיע על רקע עלייה בלחץ הדם של האם, התרגשותה, עייפות וירידה ברמות ההמוגלובין. דרגה זו לא תמיד מעידה על סבלו של העובר ולעיתים נעלמת מעצמה תוך מספר שעות לאחר מנוחה או הליכה באוויר הצח. עם זאת, זה לא אומר שאתה צריך "לוותר" על האבחנה. אישה בהריון חייבת בהחלט לעבור בדיקת אולטרסאונד בקרה תוך 5-7 ימים, ולרשום CTG מספר פעמים במהלך השבוע.
השיטות העיקריות לטיפול בהפרעות זרימת דם עובריות:
- נורמליזציה של אורח החיים והתזונה של אישה בהריון. חשוב ללכת הרבה באוויר הצח, לישון לפחות 8 שעות בלילה ולהשתדל לנוח לפחות שעה במהלך היום, להימנע מישיבה ארוכה במצב לא נוח, לזוז הרבה, לאכול כרגיל ומלא.
- בקרת לחץ הדם היא אחד הפרמטרים החשובים ביותר הקובעים את זרימת הדם ברחם. בנוכחות יתר לחץ דם עורקי, עליך לקחת כל הזמן את התרופות שנקבעו על ידי הרופא ולפקח באופן עצמאי על מדדי הלחץ.
- טיפול בזיהום תוך רחמי בתרופות אנטי-ויראליות ואנטיביוטיקה.
- טיפול בפתולוגיה חוץ-גניטלית - נורמליזציה של רמות הסוכר, נורמליזציה של רמות ההמוגלובין, שליטה במשקל הגוף, תיקון מערכת קרישת הדם. האחרון כולל נטילת תרופות של הפרינים במשקל מולקולרי נמוך - Fragmin, Fraxiparin ואחרות.
- השימוש בתרופות נוגדות עוויתות - No-shpy, Drotaverine, Papaverine. תרופות אלו מרפות את דופן הרחם והעורקים הספירליים, ומגבירות את זרימת הדם.
- נטילת תכשירי מגנזיום - למגנזיום יש השפעה מרגיעה על דופן הרחם ואפקט מגן רב עוצמה על מערכת העצבים המרכזית של העובר. הגורם האחרון חשוב בהתפתחות היפוקסיה.
- השימוש בתרופות "וסקולריות" - קבוצה גדולה של תרופות נוגדות טסיות, אנגיופרוטקטורים ותרופות המשפרות את המיקרו-סירקולציה וטרופיזם רקמות. התרופות הנפוצות ביותר במיילדות הן Pentoxifylline, Dipyridamole, Actovegin ונגזרותיהם.
- במקרה של קונפליקט Rhesus, נקבעת פלזמהרזיס - טיהור של דם האם על ידי מנגנון מיוחד כדי להפחית את כמות הנוגדנים הפוגעים באדרציטים של העובר.
- במקרה של היפוקסיה עוברית חריפה על רקע הפרעות בזרימת הדם בדרגות II ו-III, חוסר יעילות של טיפול שמרני, כמו גם פיגור חמור בגדילה העובר, רצוי לידה מוקדמת, ללא קשר לגיל ההריון. לרוב, הם פונים לניתוח קיסרי, שכן גירוי הלידה מהווה נטל נוסף על העובר שכבר סובל. העיקרון של "בחוץ עדיף מבפנים" הוא המתאים ביותר למצבים אלה.
